 |
 |
- Search
| Keimyung Med J > Volume 40(2); 2021 > Article |
|
Abstract
A high body temperature, i.e. fever, is a crucial vital sign, and suggests the patientŌĆÖs infection or inflammation. COVID-19 has changed the lifestyle, and led to the changes in medical use behavior of febrile patients. We investigated the change in etiologies of fever in the emergency department (ED) before and after COVID-19. The medical records of patients with fever who visited the ED of a university hospital before and after the outbreak of COVID-19 in Daegu metropolitan city, South Korea. The cause of fever and its classification were carefully decided and established by agreement through a discussion among board-certified clinicians in emergency medicine, neurology, general surgery, and internal medicine. The etiology of fever and its prevalence in ED were compared between before and after COVID-19. A total of 3,041 patients with fever (> 37.7┬░C) in the ED were investigated, with 1,400 men (46.0%). Their mean age was 55.88 ┬▒ 20.59, and the average number of patients with fever in ED was 8.16 ┬▒ 3.94 per a day. The most common etiology before COVID-19 was respiratory system infection (n = 535, 30.5%), followed by gastrointestinal (n = 313, 17.8%) and urinary tract infection (n = 209, 11.9%). However, after COVID-19, gastrointestinal cause became the most common (n = 247, 27.3%), followed by respiratory system (n = 126, 13.9%) and urinary tract infection (n = 102, 11.3%). There has been paradigm-shifting in fever etiology in the emergency department. It is necessary to cope with the changed fever etiology in the COVID-19 era.
ĒÖ£ļĀźņ¦ĢĒøä(vital sign, V/S)ļŖö ĒÖśņ×ÉļĪ£ļČĆĒä░ Ļ░Ćņן ļ©╝ņĀĆ ĒÖĢļ│┤ĒĢĀ ņłś ņ׳ņ£╝ļ®░, Ļ░Ćņן Ļ░äļŗ©ĒĢśĻ│Ā ņżæņÜöĒĢ£ ņĀĢļ│┤ņØ┤ļŗż[1]. ļ│æņŗżņØś ņÜ┤ņśü ļ░®ņŗØņØ┤ļéś ļ¬®ņĀüņŚÉ ļö░ļØ╝ņä£ ņé░ņåīĒżĒÖöļÅäļéś ĒåĄņ”Ø ļō▒ņØä ĒÖ£ļĀźņ¦ĢĒøäņŚÉ ņČöĻ░ĆĒĢśĻĖ░ļÅä ĒĢśņ¦Ćļ¦ī, ņØ╝ļ░śņĀüņ£╝ļĪ£ ņé¼ņÜ®ĒĢśļŖö ĒÖ£ļĀźņ¦ĢĒøäļŖö ĒśłņĢĢ, ļ¦źļ░Ģņłś, ĒśĖĒØĪņłś, ņ▓┤ņś© ļō▒ņ£╝ļĪ£ ĻĄ¼ņä▒ļÉ£ļŗż[2,3]. ĒÖ£ļĀźņ¦ĢĒøäļŖö ĒÖśņ×É ņāüĒā£ļź╝ ļ░śņśüĒĢśļŖö ĻĖ░ļ│ĖņĀüņØ┤Ļ│Ā ņżæņÜöĒĢ£ ņ¦ĆĒæ£ļĪ£ņä£ ļ│ĆĒÖöļź╝ ņ¢╝ļ¦łļéś ļ»╝Ļ░ÉĒĢśĻ▓ī ļ░śņśüĒĢśļŖöņ¦ĆņŚÉ ļö░ļØ╝ ĒÖśņ×ÉņØś ņśłĒøäņÖĆ ņ¦äļŻī ņłśņżĆņŚÉ ņ░©ņØ┤ļź╝ Ļ░ĆņĀĖņś¼ ņłś ņ׳ļŗż[4].
ĒŖ╣Ē׳, ļ░£ņŚ┤ņØĆ ņ▓┤ņś©ņØ┤ ņāüņŖ╣ĒĢśļŖö ĒśäņāüņØä ļéśĒāĆļé┤ļŖö ņ¦ĆĒæ£ļĪ£ņä£, ņØśļŻīņä£ļ╣äņŖżļź╝ ņØ┤ņÜ®ĒĢśļŖö ĒØöĒĢ£ ņøÉņØĖ ņżæņØś ĒĢśļéśņØ┤ļŗż. ĻĘĖ ņĀĢņØśņÖĆ ļ▓öņ£äĻ░Ć ļ¬ģĒÖĢĒ׳ ņĀĢĒĢ┤ņĀĖ ņ׳ņ¦Ć ņĢŖņ¦Ćļ¦ī, ņØ╝ļ░śņĀüņ£╝ļĪ£ Ļ░ÉņŚ╝ņä▒ ņ¦łĒÖśĻ│╝ ĒØöĒĢśĻ▓ī ņŚ░Ļ┤ĆļÉśņ¢┤ ņ׳ņ£╝ļ®░ 37.7┬░CņØä ĻĖ░ņżĆņ£╝ļĪ£ ļ░£ņŚ┤ņØś ņŚ¼ļČĆļź╝ ĒīÉļŗ©ĒĢ£ļŗż[5]. Ļ░ÉņŚ╝ņä▒ ņ¦łĒÖśĻ│╝ ņŚ░Ļ┤ĆļÉ£ ļ░£ņŚ┤ņØĆ ņØśĒĢÖņĀü, ņé¼ĒÜīņĀü, Ļ▓ĮņĀ£ņĀüņ£╝ļĪ£ Ēü░ ņśüĒ¢źņØä ļü╝ņ╣śļŖö ņŻ╝ņÜö ņ”ØņāüņØ┤ļ»ĆļĪ£, ņØ┤ņŚÉ ļīĆĒĢ£ ļīĆņØæņØĆ ņ¢ĖņĀ£ļéś Ļ│Āļ»╝ĒĢ┤ņĢ╝ĒĢĀ ņé¼ņĢłņØ┤ļŗż[6,7].
ņ¦Ćļé£ 2020ļģäņŚÉ, ņÜ░ļ”¼ļŖö ņĮöļĪ£ļéśļ░öņØ┤ļ¤¼ņŖż Ļ░ÉņŚ╝ņ”Ø-19(COVID-19) ĒÖĢņé░ņŚÉ ļö░ļØ╝ Ļ░ÉņŚ╝ļ│æņŚÉ ņØśĒĢ£ ņ╗żļŗżļ×Ć ļ│ĆĒÖöļź╝ Ļ▓¬ņŚłļŗż. ņäĖĻ│äņĀüņ£╝ļĪ£ 2020ļģä 12ņøö 27ņØ╝Ļ╣īņ¦Ć 79,231,893ļ¬ģņØ┤ Ļ░ÉņŚ╝ļÉśņ¢┤ 1,754,574ļ¬ģņØ┤ ņé¼ļ¦ØĒĢśņśĆĻ│Ā[8], ņÜ░ļ”¼ļéśļØ╝ ņŚŁņŗ£ 68,712ļ¬ģņØś Ļ░ÉņŚ╝ņ×ÉņÖĆ 900ļ¬ģņØś ņé¼ļ¦Øņ×ÉĻ░Ć ļ░£ņāØĒĢśņśĆļŗż. ĒŖ╣Ē׳, ļīĆĻĄ¼ļŖö COVID-19ņØś ĻĄŁļé┤ ĒÖĢņé░ ņ┤łĻĖ░ņŚÉ ņ¦æņżæņĀüņ£╝ļĪ£ Ļ░ÉņŚ╝ņ×ÉĻ░Ć ļ░£ņāØĒ¢łļŹś ņ¦ĆņŚŁņ£╝ļĪ£ 2020ļģä 4ņøö 30ņØ╝ ĻĖ░ņżĆ ļīĆĒĢ£ļ»╝ĻĄŁ COVID-19 ĒÖĢņ¦äņ×ÉņØś 76%(8,218ļ¬ģ)Ļ░Ć ļ░£ņāØĒĢ£ ņ¦ĆņŚŁņØ┤ļŗż. COVID-19ņØś ĒÖĢņé░ņØĆ ņé¼ĒÜī Ļ▓ĮņĀ£ņĀüņØĖ ņśüĒ¢źņØä ļ╣äļĪ»ĒĢśņŚ¼ Ļ░£Ļ░£ņØĖņØś ņāØĒÖ£ Ēī©Ēä┤ ļ░Å ņéČņØś ņ¦łņŚÉ Ēü░ ņśüĒ¢źņØä ļ»Ėņ│żņ£╝ļ®░, ņØśļŻī ņØ┤ņÜ® Ē¢ēĒā£ņØś ļ│ĆĒÖöļĪ£ ņØ┤ņ¢┤ņĪīļŗż.
ĒĢ£ĻĄŁņØĆ ņØæĻĖēņŗż ņØ┤ņÜ®ņŚÉ ļīĆĒĢ£ ļ¼ĖĒä▒ņØ┤ ļé«ņØĆ ĻĄŁĻ░ĆļĪ£, ņ¦łĒÖśņØś ņŗ¼Ļ░üņä▒ņŚÉ ļö░ļØ╝ ņ¦äļŻīņØś ņÜ░ņäĀ ņł£ņ£äĻ░Ć Ļ▓░ņĀĢļÉ£ļŗżļŖö ĻĘ£ņĀĢņØ┤ ņ׳ņ¦Ćļ¦ī, Ļ░Ćļ▓╝ņÜ┤ ņ¦łļ│æļČĆĒä░ ņŗ¼Ļ░üĒĢ£ ņ¦łļ│æņŚÉ ņØ┤ļź┤ĻĖ░Ļ╣īņ¦Ć ņĀ£ĒĢ£ ņŚåņØ┤ ņØśļŻī ņØ┤ņÜ®ņØ┤ Ļ░ĆļŖźĒĢśļŗż. ĒŖ╣Ē׳ ļ░£ņŚ┤ņØĆ ĒÖśņ×ÉĻ░Ć ņØæĻĖēņŗżņØä ļ░®ļ¼ĖĒĢśļŖö ĒØöĒĢ£ ņ”Øņāüņ£╝ļĪ£ ļ│æņØĖ ņżæ Ļ░ÉņŚ╝ņØä ļ░░ņĀ£ĒĢśļŖö Ļ▓āņØ┤ ļ░śļō£ņŗ£ ĒĢäņÜöĒĢśļŗż. COVID-19 ņ£ĀĒ¢ē ņŗ£ĻĖ░ņŚÉ ļ░£ņŚ┤ņØä ņŻ╝ņåīļĪ£ ņØæĻĖēņŗżņØä ļ░®ļ¼ĖĒĢśļŖö Ļ▓ĮņÜ░ ņŖżņŖżļĪ£ņØś COVID-19 Ļ░ÉņŚ╝ ņŚ¼ļČĆ ļ░Å ņØæĻĖēņŗż ļ░®ļ¼ĖņŚÉ ļö░ļźĖ COVID-19 ļģĖņČ£ ņ£äĒŚśņä▒ņŚÉ ļīĆĒĢ£ ņČöĻ░ĆņĀüņØĖ ņé¼ĒĢŁļōżņØä Ļ│ĀļĀżĒĢ┤ņĢ╝ ĒĢśļŖö ņāüĒÖ®ņØ┤ ļ░£ņāØĒ¢łļŗż. ņØ┤ņŚÉ, ļ│ĖĻ│ĀņŚÉņä£ļŖö COVID-19 ĒÖĢņ¦äņ×É ļ░£ņāØ ņČöņØ┤ļź╝ ļ░öĒāĢņ£╝ļĪ£, COVID-19 ņØ┤ņĀäĻ│╝ ņØ┤ĒøäņŚÉ ļ░£ņŚ┤ļĪ£ ņØæĻĖēņŗżņØä ļ░®ļ¼ĖĒĢ£ ĒÖśņ×ÉļōżņØś ļ│æņØĖņØä ļČäļźśĒĢśĻ│Ā ĻĘĖ ĒŖ╣ņ¦ĢņØä ņĢīņĢäļ│┤Ļ│Āņ×É ĒĢśņśĆļŗż.
ļ│Ė ņŚ░ĻĄ¼ļŖö ĒøäĒ¢źņĀü ņŚ░ĻĄ¼ļĪ£ņä£, ļīĆĻĄ¼Ļ┤æņŚŁņŗ£ņØś ņ▓½ COVID-19 ĒÖĢņ¦äņ×ÉĻ░Ć ļ░£ņāØĒĢ£ ņØ┤ņĀäĻ│╝ ņØ┤Ēøäļź╝ ļ╣äĻĄÉĒĢśĻĖ░ ņ£äĒĢśņŚ¼ 2019ļģä 8ņøö 1ņØ╝ļČĆĒä░ 2020ļģä 7ņøö 30ņØ╝Ļ╣īņ¦ĆņØś 12Ļ░£ņøö ļÅÖņĢłņŚÉ ņØæĻĖēņŗżņØä ļ░®ļ¼ĖĒĢ£ ĒÖśņ×Éļź╝ ļČäņäØĒĢśņśĆļŗż. ņØ┤ ĻĖ░Ļ░ä ļÅÖņĢłņŚÉ ņØæĻĖēņŗżņØä ļ░®ļ¼ĖĒĢ£ ļ¬©ļōĀ ĒÖśņ×É ņżæņŚÉņä£, ņØæĻĖēņŗżņŚÉņä£ ņĖĪņĀĢĒĢ£ ņ▓½ ļ▓łņ¦Ė ĒÖ£ļĀźņ¦ĢĒøä ņĖĪņĀĢņŚÉņä£ 37.7┬░C ņØ┤ņāüņØś ļ░£ņŚ┤ņØ┤ ĒÖĢņØĖļÉ£ ĒÖśņ×Éļź╝ ņäĀļ│äĒĢśņśĆļŗż. ņØ┤ ņżæ 18ņäĖ ņØ┤ĒĢś, ļŗżļźĖ ļ│æņøÉņŚÉņä£ ņØ┤ņåĪļÉ£ Ļ▓ĮņÜ░, ņŗ¼ņĀĢņ¦Ć, ĻĘĖļ”¼Ļ│Ā ņØæĻĖēņŗż ļÅäņ░® ņŗ£ ņé¼ļ¦Ø(Death on arrival)ņØä ņĀ£ņÖĖĒĢśņśĆļŗż. ņØæĻĖēņŗżņŚÉņä£ Ēć┤ņŗżĒĢ£ Ēøä 24ņŗ£Ļ░ä ņØ┤ļé┤ņŚÉ ļŗżņŗ£ ņØæĻĖēņŗżņØä ļ░®ļ¼ĖĒĢ£ Ļ▓ĮņÜ░ļŖö ĒĢ£ ļ▓łņØś ņØæĻĖēņŗż ļ░®ļ¼Ėņ£╝ļĪ£ Ļ░äņŻ╝ĒĢśņśĆļŗż.
ņŚ░ĻĄ¼ ĻĖ░Ļ░äņØĆ ļīĆĻĄ¼Ļ┤æņŚŁņŗ£ņØś ņ▓½ļ▓łņ¦Ė COVID-19 ĒÖĢņ¦äņ×ÉĻ░Ć ļ░£ņāØĒĢ£ 2020ļģä 2ņøö 18ņØ╝ ĻĖ░ņżĆņ£╝ļĪ£ ņØ┤ņĀäņØĆ Before COVID-19(BC), 2020ļģä 2ņøö 18ņØ╝ļČĆĒä░ļŖö After COVID-19(AC)ņ£╝ļĪ£ ĻĄ¼ļČäĒĢśņŚ¼ ņĀĢņØśĒĢśņśĆĻ│Ā, ACļŖö ĒÖĢņ¦äņ×ÉĻ░Ć ņ”ØĻ░ĆĒĢśļŖö ņåŹļÅäĻ░Ć ĻĖēĻ░ÉĒĢ£ ņŗ£ņĀÉņØĖ 2020ļģä 5ņøö 1ņØ╝ ĻĖ░ņżĆņ£╝ļĪ£ ĻĘĖ ņØ┤ņĀäņØĆ AC-1, ņØ┤ĒøäļŖö AC-2ļĪ£ ĻĄ¼ļČäĒĢśņŚ¼ ņĀĢņØśĒĢśņśĆļŗż.
ņØśļ¼┤ĻĖ░ļĪØņŚÉ ĻĘ╝Ļ▒░ĒĢśņŚ¼, ļé┤ņøÉ ņŗ£Ļ░ü, ļéśņØ┤, ņä▒ļ│ä, ļ│æļĀź, ņØæĻĖēņŗżņŚÉņä£ņØś Ēć┤ņŗż ļ░░ņ╣śņÖĆ ĒśĢĒā£, ņĄ£ņóģ Ēć┤ņøÉņØś ĒśĢĒā£ ļō▒ņØä ĒøäĒ¢źņĀüņ£╝ļĪ£ ņĪ░ņé¼ĒĢśņśĆļŗż. ņØæĻĖēņŗż ļ░®ļ¼ĖļČĆĒä░ ņØæĻĖēņŗżņŚÉņä£ Ēć┤ņŗżĒĢĀ ļĢīĻ╣īņ¦ĆņØś ĒÖ£ļĀźņ¦ĢĒøä, ņ¦äņ░░ ņåīĻ▓¼, ĒśłņĢĪĻ▓Ćņé¼(complete blood cell, electrolyte, calcium, phosphorus, glucose, total cholesterol, blood urea nitrogen, creatinine, estimated glomerular filtration rate, C-reactive protein ļō▒), ņŗ¼ņĀäļÅä, ĒØēļČĆ/ļ│ĄļČĆ X-ray ļ░Å ņ╗┤Ēō©Ēä░ļŗ©ņĖĄņ┤¼ņśü ļō▒ņØś ņśüņāüĻ▓Ćņé¼, ļćīņ▓ÖņłśņĢĪĻ▓Ćņé¼ Ļ▓░Ļ│╝ļź╝ ņłśņ¦æĒĢśņśĆļŗż. ļ░£ņŚ┤ņŚÉ ļīĆĒĢ£ ņøÉņØĖņØä ļČäļźśĒĢśĻĖ░ ņ£äĒĢśņŚ¼ ņØæĻĖēņØśĒĢÖĻ│╝, ņÖĖĻ│╝, ļé┤Ļ│╝, ĻĘĖļ”¼Ļ│Ā ņŗĀĻ▓ĮĻ│╝ ņĀäļ¼ĖņØśļĪ£ ĻĄ¼ņä▒ļÉ£ ņ╗©ņåīņŗ£ņŚäņØä ĻĄ¼ņä▒ĒĢśņśĆņ£╝ļ®░, ņØ┤ļōżņØś ņČ®ļČäĒĢ£ ĒåĀļĪĀņØä ĒåĄĒĢ┤ ļ░£ņŚ┤ņŚÉ ļīĆĒĢ£ ņøÉņØĖ ņ¦äļŗ©ņØä Ļ▓░ņĀĢĒĢśņśĆļŗż. ļ░£ņŚ┤ņØś ņøÉņØĖņØä ĒīÉļŗ©ĒĢśļŖö ĻĖ░ņżĆ ņŗ£ņĀÉņØĆ ņØæĻĖēņŗż Ēć┤ņŗżņØ┤ņŚłļŗż.
COVID-19 ņØ┤ņĀäĻ│╝ ņØ┤Ēøäļź╝ ļ╣äĻĄÉĒĢśĻĖ░ ņ£äĒĢśņŚ¼ t-test ļśÉļŖö chi squareļź╝ ņØ┤ņÜ®ĒĢśņśĆņ£╝ļ®░, ĒåĄĻ│äņĀü Ļ▓░Ļ│╝ņØś ņ£ĀņØśņä▒ņØĆ ĻĖ░ļ│ĖņĀüņ£╝ļĪ£ ņ¢æņĖĪ ņ£ĀņØś ņłśņżĆ 5% ņØ┤ĒĢśņŚÉņä£ ĒīÉļŗ©ĒĢśņśĆļŗż. ļ│Ė ņŚ░ĻĄ¼ņŚÉņä£ ņłśņ¦æļÉ£ ņ×ÉļŻīļŖö SPSS version 22.0 ĒåĄĻ│ä ļČäņäØ ĒöäļĪ£ĻĘĖļש(IBM Corp., Armonk, NY, USA)ņØä ņé¼ņÜ®ĒĢśņŚ¼ ļČäņäØĒĢśņśĆļŗż. ļ│Ė ņŚ░ĻĄ¼ļŖö ņ×ÉļŻī ņłśņ¦æņŚÉ ņĢ×ņä£ ņ¦ĆņŚŁņØś ĒĢ£ ņāüĻĖē ņóģĒĢ®ļ│æņøÉņØś ĻĖ░Ļ┤ĆņāØļ¬ģņ£żļ”¼ņ£äņøÉĒÜīņØś ņŖ╣ņØĖņØä ļ░øņĢśņ£╝ļ®░(IRB No. DSMC 2020-10-041), ĒøäĒ¢źņĀü ņŚ░ĻĄ¼ ņäżĻ│äļĪ£ ņä£ļ®┤ ļÅÖņØśļŖö ļ®┤ņĀ£ļÉśņŚłļŗż.
2019ļģä 8ņøöļČĆĒä░ 2020ļģä 7ņøöĻ╣īņ¦Ć ņ¦ĆņŚŁņØś ņāüĻĖēņóģĒĢ®ļ│æņøÉ ņØæĻĖēņŗżņŚÉ ļ░®ļ¼ĖĒĢ£ 36,705ļ¬ģņØś ĒÖśņ×É ņżæņŚÉņä£ ņØæĻĖēņŗż ļÅäņ░® ņŗ£ ņ▓┤ņś©ņØ┤ 37.7┬░C ņØ┤ņāüņØĖ 3,041ļ¬ģņØś ļ░£ņŚ┤ ĒÖśņ×ÉņŚÉ ļīĆĒĢ£ ņØśļ¼┤ĻĖ░ļĪØņØä ļ”¼ļĘ░ĒĢśņśĆņ£╝ļ®░, ņØ┤ļōżņØś ņØĖĻĄ¼ĒĢÖņĀü ĒŖ╣ņä▒ņØĆ Table 1Ļ│╝ Ļ░Öļŗż. BCņÖĆ ACņŚÉ ņØæĻĖēņŗżņØä ļ░®ļ¼ĖĒĢ£ ņĀäņ▓┤ ĒÖśņ×ÉļŖö Ļ░üĻ░ü 22,424ļ¬ģĻ│╝ 14,281ļ¬ģņØ┤ņŚłņ£╝ļ®░, ĒĢśļŻ© ĒÅēĻĘĀ ņØæĻĖēņŗżņØä ļ░®ļ¼ĖĒĢ£ ĒÖśņ×ÉņØś ņłśļŖö ņĀäņ▓┤ ĻĖ░Ļ░äņŚÉņä£ 8.16 ┬▒ 3.94ļ¬ģņØ┤ņŚłņ£╝ļ®░, BCņÖĆ ACņŚÉņä£ Ļ░üĻ░ü 8.73 ┬▒ 4.05ļ¬ģĻ│╝ 7.80 ┬▒ 3.73ļ¬ģņ£╝ļĪ£, ACņŚÉ ļ░£ņŚ┤ ĒÖśņ×ÉņØś ņłśĻ░Ć ņ£ĀņØśĒĢśĻ▓ī ņżäņ¢┤ļōżņŚłļŗż. ĻĘĖļ¤¼ļéś ļ░£ņŚ┤ņØä ņŻ╝ņåīļĪ£ ņś© ĒÖśņ×ÉņØś ļ╣äņ£©ņØĆ BCņŚÉ 1,754ļ¬ģ(7.82%), ACņŚÉļŖö 1,287ļ¬ģ(9.01%)ņ£╝ļĪ£ ĒåĄĻ│äņĀü ņ░©ņØ┤Ļ░Ć ņŚåņŚłļŗż(p = 0.054). ņØæĻĖēņŗż ļ░®ļ¼Ė ļŗ╣ņŗ£ņŚÉ ņĖĪņĀĢļÉ£ ļ░£ņŚ┤ ĒÖśņ×ÉļōżņØś ĒÅēĻĘĀ ņ▓┤ņś©ņØĆ 38.48 ┬▒ 0.61┬░CņśĆļŗż. ĒÖśņ×ÉļōżņØś ĒÅēĻĘĀ ļéśņØ┤ļŖö 55.88 ┬▒ 20.59ņäĖņśĆņ£╝ļ®░, ļé©ņ×ÉļŖö 1,400ļ¬ģ(46.0%)ņØ┤ņŚłļŗż. BCņÖĆ ACņŚÉņä£ ĒÅēĻĘĀ ļéśņØ┤ļŖö Ļ░üĻ░ü 55.28 ┬▒ 20.68ņäĖņÖĆ 56.69 ┬▒ 20.45ņäĖļĪ£ ĒåĄĻ│äņĀüņØĖ ņ░©ņØ┤Ļ░Ć ņŚåņŚłņ£╝ļ®░(p = 0.060), ņä▒ļ│äņØĆ Ļ░üĻ░üņŚÉņä£ ļé©ņ×ÉĻ░Ć 823ļ¬ģ(46.9%)ņÖĆ 557ļ¬ģ(44.8%)ņ£╝ļĪ£ ĒåĄĻ│äņĀüņØĖ ņ░©ņØ┤Ļ░Ć ņŚåņŚłļŗż(p = 0.254). ņĀäņ▓┤ ņä▒ņØĖ ļ░£ņŚ┤ ĒÖśņ×É ņżæņŚÉņä£ 60ļīĆ ņØ┤ņāüņØś ĒÖśņ×ÉļŖö ņĢĮ ņĀłļ░ś(1,507ļ¬ģ, 49.56%)ņŚÉ ĒĢ┤ļŗ╣ĒĢśņśĆļŗż. 20ļīĆ ņØ┤ĒĢś, 30ļīĆ, 40ļīĆ, 50ļīĆ, 60ļīĆ, 70ļīĆ, 80ļīĆ ņØ┤ņāüņ£╝ļĪ£ ļéśļłäņ¢┤ ļ╣äĻĄÉĒĢśņśĆņØä ļĢīļÅä ļ¬©ļōĀ ņŚ░ļĀ╣ļīĆņŚÉņä£ ņ░©ņØ┤Ļ░Ć ņŚåņŚłļŗż(Table 1).
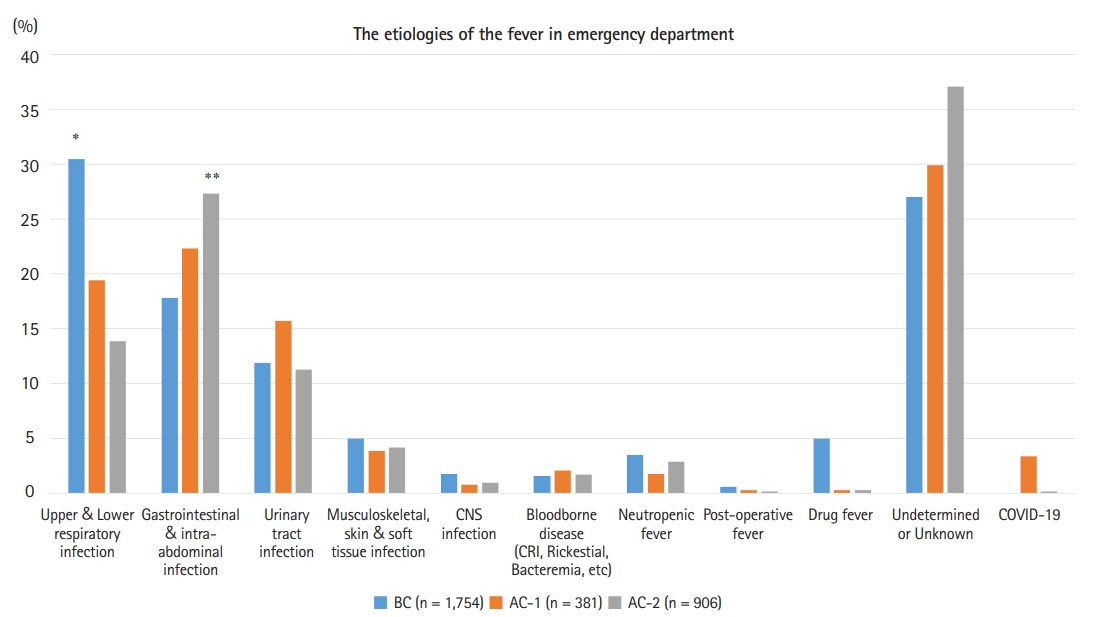
ļ░£ņŚ┤ņØś ņøÉņØĖņØĆ ļ©╝ņĀĆ Ļ░ÉņŚ╝ņä▒, ļ╣äĻ░ÉņŚ╝ņä▒ņ£╝ļĪ£ ĻĄ¼ļČäĒĢśņśĆĻ│Ā, Ļ░ÉņŚ╝ņä▒ ņøÉņØĖņØś Ļ▓ĮņÜ░ COVID-19 Ļ░ÉņŚ╝ ņŚ¼ļČĆļź╝ ņÜ░ņäĀņĀüņ£╝ļĪ£ ļČäļźśĒĢśņśĆļŗż. COVID-19 Ļ░ÉņŚ╝ņØ┤ ņĢäļŗī Ļ▓ĮņÜ░ ņŻ╝ņÜö ļ░£ļ│æ ļČĆņ£äņŚÉ ļö░ļØ╝ ĒśĖĒØĪĻĖ░Ļ│ä, ņåīĒÖöĻĖ░Ļ│ä, ļ╣äļć©ņāØņŗØĻĖ░Ļ│ä, ĻĘ╝ņ£Ī ļ░Å ņŚ░ņĪ░ņ¦ü, ņżæņČöņŗĀĻ▓ĮĻ│ä, ĻĘĖļ”¼Ļ│Ā ĒśłĒ¢ēņä▒ Ļ░ÉņŚ╝ņ£╝ļĪ£ ĻĄ¼ļČäĒĢśņśĆĻ│Ā, ļ╣äĻ░ÉņŚ╝ņä▒ ļ░£ņŚ┤ņØĆ ĒśĖņżæĻĄ¼Ļ░Éņåīņä▒ ļ░£ņŚ┤, ņłśņłĀ Ēøä ļ░£ņŚ┤, ļ░Å ņĢĮņŚ┤ņØä ĒżĒĢ©ĒĢśņśĆĻ│Ā, ņŚ¼ļ¤¼ ĻĖ░Ļ┤ĆņŚÉ ļÅÖņŗ£ņŚÉ Ļ░ÉņŚ╝ ņ¦ĢĒøäļź╝ ļ│┤ņØ┤ļŖö Ļ▓ĮņÜ░ļéś ņØæĻĖēņŗżņŚÉņä£ņØś Ļ▓Ćņé¼ļĪ£ ļ░£ņŚ┤ ņøÉņØĖņØä ĒīÉļŗ©ĒĢĀ ņłś ņŚåļŖö Ļ▓ĮņÜ░ļŖö ņøÉņØĖ ļČłļ¬ģņ£╝ļĪ£ ļČäļźśĒĢśņśĆļŗż(Table 2, Fig. 1).
ņĀäņ▓┤ ĻĖ░Ļ░äņŚÉņä£ļŖö ĒśĖĒØĪĻĖ░Ļ│ä(735ļ¬ģ, 24.2%) Ļ░ÉņŚ╝ņØ┤ Ļ░Ćņן ĒØöĒĢ£ ļ░£ņŚ┤ņØś ņøÉņØĖņØ┤ņŚłņ£╝ļ®░, ĻĘĖ ļŗżņØīņ£╝ļĪ£ ņåīĒÖöĻĖ░Ļ│ä(645ļ¬ģ, 21.2%)ņÖĆ ļ╣äļć©ĻĖ░Ļ│ä(371ļ¬ģ, 12.2%) Ļ░ÉņŚ╝ ņł£ņä£ļĪ£ ļ¦ÄņĢśļŗż. BCņŚÉņä£ļŖö ĒśĖĒØĪĻĖ░Ļ│ä(535ļ¬ģ, 30.5%)Ļ░Ć Ļ░Ćņן ļ¦ÄņĢśņ£╝ļ®░, ĻĘ╝ņ£Ī ļ░Å ņŚ░ņĪ░ņ¦ü(87ļ¬ģ, 5.0%), ņżæņČöņŗĀĻ▓ĮĻ│ä(32ļ¬ģ, 1.8%), ĒśłĒ¢ēņä▒ Ļ░ÉņŚ╝(28ļ¬ģ, 1.6%), ĒśĖņżæĻĄ¼Ļ░Éņåīņä▒ ļ░£ņŚ┤(61ļ¬ģ, 3.5%), ņłśņłĀ Ēøä ļ░£ņŚ┤(11ļ¬ģ, 0.6%), ĻĘĖļ”¼Ļ│Ā ņĢĮļ¼╝ņŚ┤(9ļ¬ģ, 0.5%)ņØ┤ ļŗżļźĖ ĻĘĖļŻ╣ļ│┤ļŗż ļ¦ÄņĢśļŗż(Table 2, Fig. 1). AC-1Ļ│╝ AC-2ņŚÉņä£ļŖö ņåīĒÖöĻĖ░Ļ│ä(85ļ¬ģ, 22.3%)Ļ░Ć Ļ░Ćņן ļ¦ÄņĢśņ£╝ļ®░, AC-1ņŚÉņä£ļŖö ļ╣äļć©ĻĖ░Ļ│ä(60ļ¬ģ, 15.7%)ņÖĆ COVID-19(13ļ¬ģ, 3.4%)Ļ░Ć ļŗżļźĖ ĻĘĖļŻ╣ļ│┤ļŗż ļ¦ÄņĢśĻ│Ā ņøÉņØĖ ļČłļ¬ģ(114ļ¬ģ, 29.9%)ņØ┤ ļŗżļźĖ ĻĘĖļŻ╣ļ│┤ļŗż ņĀüņŚłļŗż.
ņØæĻĖēņŗż ļé┤ņøÉ Ēøä ņ×ģņøÉĒĢ£ ļ╣äņ£©ņØĆ BCņŚÉ 702ļ¬ģ(40.0%), ACņŚÉ 575ļ¬ģ(44.7%)ļĪ£, BCņÖĆ ACņŚÉņä£ ņĀäņ▓┤ ļ░£ņŚ┤ ĒÖśņ×ÉļōżņØś Ēć┤ņŗż ļ░░ņ╣ś ļ╣äņ£©ņØĆ ĒåĄĻ│äņĀüņ£╝ļĪ£ ņ£ĀņØśĒĢśņ¦Ć ņĢŖņĢśļŗż(p = 0.073). BCņØś 1,754ļ¬ģ ņżæ ņØśņé¼ņØś ņśżļŹöņŚÉ ņØśĒĢśņŚ¼ ĻĘĆĻ░ĆĒĢ£ ĒÖśņ×ÉņÖĆ ņ×ģņøÉĒĢ£ ĒÖśņ×ÉļŖö Ļ░üĻ░ü 806ļ¬ģ(46.0%)Ļ│╝ 702ļ¬ģ(40.0%)ņ£╝ļĪ£ ĻĘĆĻ░ĆĒĢśļŖö Ļ▓ĮņÜ░Ļ░Ć Ļ░Ćņן ļ¦ÄņØĆ ļ╣äņ£©ņØä ņ░©ņ¦ĆĒĢśņśĆņ£╝ļéś, ACņŚÉņä£ļŖö ļ│æņŗżļĪ£ ņ×ģņøÉĒĢ£ ĒÖśņ×É(575ļ¬ģ, 44.7%)Ļ░Ć ņØśņé¼ņØś ņśżļŹöņŚÉ ņØśĒĢśņŚ¼ ĻĘĆĻ░ĆĒĢ£ 532ļ¬ģ(41.3%)ļ│┤ļŗż ļ¦ÄņĢśļŗż(Table 3). COVID-19 ĒÖĢņ¦äņ×ÉĻ░Ć ļ╣Āļź┤Ļ▓ī ļŖśņ¢┤ļéśļŹś AC-1Ļ│╝ COVID-19 ĒÖĢņé░ņØ┤ ņĢłņĀĢļÉ£ AC-2ļĪ£ ļéśļłäņ¢┤ ļČäņäØĒ¢łņØä ļĢīņŚÉļŖö AC-1 ĻĖ░Ļ░äņØś ņ×ģņøÉ ļ╣äņ£©ņØ┤ BCņÖĆ AC-2ļ│┤ļŗż ņ£ĀņØśĒĢśĻ▓ī ļåÆņĢśļŗż(p = 0.001).
ļ░£ņŚ┤ļĪ£ ņØæĻĖēņŗżņØä ļ░®ļ¼ĖĒĢ£ ņä▒ņØĖ ĒÖśņ×ÉļŖö ņØæĻĖēņŗż, ņØ╝ļ░śļ│æņŗż, ļśÉļŖö ņżæĒÖśņ×ÉņŗżņŚÉņä£ Ēć┤ņøÉĒĢĀ ņłś ņ׳ļŗż(Table 4). ņØ┤ ļĢī Ēć┤ņøÉņØś ĒśĢĒā£ļź╝ ņ¦æņ£╝ļĪ£ Ēć┤ņøÉĒĢ£ Ļ▓ĮņÜ░, ĒøäņåŹ ņ╣śļŻīļź╝ ņ£äĒĢśņŚ¼ ņĀäņøÉ ļÉ£ Ļ▓ĮņÜ░, ņé¼ļ¦ØĒĢ£ Ļ▓ĮņÜ░ļĪ£ ļéśļłäņ¢┤ ļ╣äĻĄÉĒĢśņśĆņØä ļĢī, BC, AC-1, AC-2ņØś Ēć┤ņøÉņØś ĒśĢĒā£ņŚÉņä£ ĒåĄĻ│äņĀü ņ░©ņØ┤ļŖö ņŚåņŚłļŗż.
ļ░£ņŚ┤ņØĆ Ļ░£ņØĖņØś ņØśĒĢÖņĀü ņāüĒā£ļ┐Éļ¦ī ņĢäļŗłļØ╝ ņé¼ĒÜīņÖĆ Ļ▓ĮņĀ£ņŚÉļÅä ņśüĒ¢źņØä ņŻ╝ļŖö ņżæļīĆĒĢ£ ņØ┤ņŖłņØ┤ļŗż[9-12]. ņØæĻĖēņŗżņŚÉņä£ ļ░£ņŚ┤ņŚÉ ļīĆĒĢ£ ņØśĒĢÖņĀü ņĀæĻĘ╝ ļ░®ļ▓ĢņŚÉ ļīĆĒĢ┤ņä£ļŖö ĻŠĖņżĆĒĢśĻ│Ā ļŗżņ¢æĒĢ£ ļģ╝ņØśĻ░Ć ņ׳ņ¢┤ņÖöņ¦Ćļ¦ī[13-15], COVID-19ņÖĆ Ļ░ÖņØĆ ņ╗żļŗżļ×Ć Ļ░ÉņŚ╝ļ│æņ£╝ļĪ£ ņØśļŻīĻ│ä ņĀäļ░śņØ┤ ļīĆņØæ ļ░®ņĢłņØä ļģ╝ņØśĒĢśļŖö ņāüĒÖ®ņ×äņŚÉļÅä ņŗżņĀ£ ņØæĻĖēņŗżņŚÉ ļ░®ļ¼ĖĒĢśļŖö ļ░£ņŚ┤ ĒÖśņ×ÉņØś ņČöņØ┤ņŚÉ ļīĆĒĢ┤ņä£ ļČäņäØĒĢ£ ņŚ░ĻĄ¼ļŖö ņŚåņŚłļŗż. ļ│Ė ņŚ░ĻĄ¼ļŖö COVID-19 ņØ┤ņĀäĻ│╝ ņØ┤ĒøäņØś ņØæĻĖēņŗżņØś ļ░£ņŚ┤ ĒÖśņ×ÉņØś Ļ▓ĮĒ¢źņØä ļČäņäØĒĢ£ ņ▓½ ļ▓łņ¦Ė ņŚ░ĻĄ¼ņØ┤ļŗż. ņĀĆņ×ÉļōżņØ┤ ļČäņäØĒĢ£ ņāüĻĖēņóģĒĢ®ļ│æņøÉ ņØæĻĖēņŗżņØ┤ ņ£äņ╣śĒĢ£ ļÅäņŗ£ļŖö COVID-19ņØś ļ░£ņāØ ņČöņØ┤ņŚÉņä£ ņĢĮ 3Ļ░£ņøö ļÅÖņĢłņØś ĻĖēĻ▓®ĒĢ£ ĒÖśņ×É ļ░£ņāØ ĒøäņŚÉ ļłłņŚÉ ļØäļŖö ņĀĢņ▓┤ĻĖ░ļź╝ ņ£Āņ¦ĆĒĢ£ ĒŖ╣ņ¦ĢņØ┤ ņ׳ļŗż. ņØ┤ļ¤¼ĒĢ£ ĻĖ░Ļ░äļ│ä ĒÖśņ×É ņČöņØ┤ļź╝ ļČäņäØĒĢśĻĖ░ ņ£äĒĢśņŚ¼ COVID-19 ĒÖĢņ¦äņ×ÉņØś ņČ£Ēśä ņ¢æņāüņØä Ļ│ĀļĀżĒĢśņŚ¼ BC, AC-1, ĻĘĖļ”¼Ļ│Ā AC-2ļĪ£ ĻĖ░Ļ░äņØä ļéśļłäņŚłņ£╝ļ®░, Ļ░üĻ░ü COVID-19 ņØ┤ņĀä, COVID-19ņØś ĻĖēņåŹĒĢ£ ņ£ĀĒ¢ē ņŗ£ĻĖ░, ĻĘĖļ”¼Ļ│Ā COVID-19 ņ£ĀĒ¢ēņØś ņĢłņĀĢĻĖ░ņŚÉ ĒĢ┤ļŗ╣ĒĢśļŖö ņØæĻĖēņŗżņØś ļ░£ņŚ┤ņØś ņøÉņØĖĻ│╝ ņśłĒøäļź╝ ļ╣äĻĄÉĒĢ©ņ£╝ļĪ£ņŹ© ņØæĻĖēņŗżņŚÉņä£ņØś ļ░£ņŚ┤ ĒÖśņ×ÉņØś ĻĄ¼ņä▒ ļ│ĆĒÖöļź╝ ņČöņĀĢĒĢĀ ņłś ņ׳ļŗż.
ļ│Ė ņŚ░ĻĄ¼ņŚÉņä£ ļČäņäØĒĢ£ ĻĖ░Ļ░ä ļÅÖņĢł, ACņŚÉņä£ ņØæĻĖēņŗżņØä ļ░®ļ¼ĖĒĢśļŖö ĒÖśņ×É ņĢĮ 36.31%, ļ░£ņŚ┤ ĒÖśņ×ÉļŖö ņĢĮ 26.62%ņØś Ļ░Éņåīļź╝ ĒÖĢņØĖĒĢśņśĆļŗż. ņ”ē, ļīĆļīĆņĀüņØĖ Ļ░ÉņŚ╝ļ│æņØś ļ░£ņāØ ņØ┤ĒøäņŚÉ ņØ╝ļ░śņĀüņØĖ ņé¼ļ×īļōżņØś ņāüĻĖēļ│æņøÉ ņØæĻĖēņŗż ņØ┤ņÜ®ņØĆ 2/3 ņłśņżĆņ£╝ļĪ£ Ļ░ÉņåīĒĢśĻ│Ā, ņŗżņĀ£ ļ░£ņŚ┤ņØ┤ ņ׳ļŖö ĒÖśņ×ÉņØś ņØæĻĖēņŗż ņØ┤ņÜ®ļÅä 3/4 ņłśņżĆņ£╝ļĪ£ Ļ░ÉņåīĒĢ£ Ļ▓āņØ┤ļŗż. ĻĘĖļ¤¼ļéś BCņÖĆ ACņŚÉņä£ ņĀäņ▓┤ ņØæĻĖēņŗż ļ░®ļ¼Ėņ×ÉņŚÉ ļīĆĒĢ£ ļ░£ņŚ┤ ĒÖśņ×ÉņØś ļ╣äņ£©ņØĆ ĒåĄĻ│äņĀüņ£╝ļĪ£ ņ£ĀņØśĒĢ£ ņ░©ņØ┤Ļ░Ć ņŚåņŚłļŗż. ņל ņĢīļĀżņĀĖ ņ׳ļō»ņØ┤, COVID-19ņØś ļīĆņ£ĀĒ¢ē ņØ┤ĒøäņŚÉ ņØśļŻī ņØ┤ņÜ® Ē¢ēĒā£ņÖĆ ņØśļŻī ņĀäļŗ¼ ņ▓┤Ļ│äņØś ļ│ĆĒÖöĻ░Ć ņĀ£ņĢłļÉśņŚłņ£╝ļ®░ ļ│æņøÉ ļé┤ Ļ░ÉņŚ╝ Ļ┤Ćļ”¼ņŚÉ ļö░ļźĖ ĒÖśņ×ÉņØś ļ░░ņ╣ś ļ░®ņŗØ ļō▒ņØś ņØæĻĖēņŗż ņÜ┤ņśü ļ░®ņŗØ Ļ░£ņäĀņØś ĒĢäņÜöņä▒ņØ┤ ņĀ£ņĢłļÉśņŚłļŗż[16]. ņØ┤ņŚÉ ļö░ļØ╝ ņØæĻĖēņŗżņŚÉņä£ļŖö ļ░£ņŚ┤ ĒÖśņ×Éļź╝ ļö░ļĪ£ Ļ▓®ļ”¼ĒĢśņŚ¼ ņ¦äļŻīĒĢśĻ│Ā, Ļ▓Ćņé¼ņØś ņÜ░ņäĀ ņł£ņ£äĻ░Ć ļ│ĆĻ▓ĮļÉśļŖö ļō▒, ļ░£ņŚ┤ ĒÖśņ×ÉņØś ņ¦äļŻīļ░®ņŗØņŚÉļÅä ļ│ĆĒÖöĻ░Ć ņ׳ņŚłļŗż. ĒĢ£ĒÄĖ, COVID-19ņØś ņ£ĀĒ¢ē ņØ┤ĒøäņŚÉ ņØæĻĖēņŗżņŚÉ ļ░®ļ¼ĖĒĢ£ ļ░£ņŚ┤ ĒÖśņ×ÉņŚÉņä£ ņ×ģņøÉņØś ļ╣äņ£©ņØ┤ ņ”ØĻ░ĆĒĢś Ļ▓āņØĆ, Ļ▓Įņ”Ø ĒÖśņ×ÉņØś ļ╣äņ£©ņØ┤ Ļ░ÉņåīĒĢśņŚ¼ ņ×ģņøÉņØś ņĀüņØæņ”ØņØ┤ ļÉśļŖö ĒÖśņ×ÉļōżņØ┤ ļ╣äņ£©ņØ┤ ņāüļīĆņĀüņ£╝ļĪ£ ļåÆņĢäņĪīņØīņØä ņŗ£ņé¼ĒĢ£ļŗż. ļśÉĒĢ£ ļ░£ņŚ┤ļĪ£ ņØæĻĖēņŗżņØä ļ░®ļ¼ĖĒĢ£ ņä▒ņØĖ ĒÖśņ×ÉņØś ņśłĒøä, ĒŖ╣Ē׳ ņé¼ļ¦ØļźĀņØ┤ BCņÖĆ ACņŚÉņä£ ņ£ĀņØśĒĢ£ ņ░©ņØ┤Ļ░Ć ņŚåņŚłļŗżļŖö Ļ▓āņØĆ COVID-19ņØś ņ£ĀĒ¢ēņŚÉļÅä ņØśļŻīĻĖ░Ļ┤ĆņŚÉņä£ ņłśĒ¢ēĒĢśļŖö ņØśļŻīņØś ņ¦łņØĆ ņĀĆĒĢśļÉśņ¦Ć ņĢŖņĢśņØīņØä ņŗ£ņé¼ĒĢ£ļŗż.
ļ│Ė ņŚ░ĻĄ¼ņŚÉņä£ ņŻ╝ļ¬®ĒĢĀ ņĀÉņØĆ AC-1Ļ│╝ AC-2ņŚÉņä£ ļ│ĆĒÖöĒĢśļŖö ļ░£ņŚ┤ņØś ņøÉņØĖ ļ╣äņ£©ņØ┤ļŗż. ņ”ē, COVID-19ņØś ņČ£Ēśä ņØ┤ņĀäņŚÉ ļ╣äĒĢśņŚ¼ COVID-19Ļ░Ć ļ╣Āļź┤Ļ▓ī ņ”ØĻ░ĆĒĢśļŹś ņŗ£ĻĖ░ņÖĆ ĒÖĢņ¦äņ×É ļ░£ņāØņØ┤ ņĢłņĀĢļÉśĻĖ░ ņŗ£ņ×æĒĢ£ ņŗ£ĻĖ░ļź╝ Ļ▒░ņ╣śļ®┤ņä£, ļ░£ņŚ┤ņØś Ļ░Ćņן ĒØöĒĢ£ ņøÉņØĖņØ┤ ĒśĖĒØĪĻĖ░Ļ│ä Ļ░ÉņŚ╝ņŚÉņä£ ņåīĒÖöĻĖ░Ļ│ä Ļ░ÉņŚ╝ņ£╝ļĪ£ ļ│ĆĒÖöĒĢ£ Ļ▓āņØ┤ļŗż. ņĀĆņ×ÉļōżņØś ļČäļźś ņ▓┤Ļ│äņŚÉ ņØśĒĢśļ®┤ ļŗ©ņł©ņŚÉ AC-1ņŚÉņä£ļČĆĒä░ ņåīĒÖöĻĖ░Ļ│ä Ļ░ÉņŚ╝ņØś ļ╣äņżæņØ┤ Ļ░Ćņן ļ¦ÄņØĆ ļ╣äņ£©ņØä ņ░©ņ¦ĆĒĢśļŖöļŹ░, ņØ┤ļŖö COVID-19 ĒÖĢņ¦äņ×Éļź╝ ļö░ļĪ£ ļČäļźśĒĢśņśĆĻĖ░ ļĢīļ¼ĖņØ┤ļŗż. COVID-19ļŖö ļ╣äļ¦É Ļ░ÉņŚ╝ņØ┤ļ»ĆļĪ£ ļ¬©ļæÉ ĒśĖĒØĪĻĖ░Ļ│ä Ļ░ÉņŚ╝ņØ┤ļØ╝Ļ│Ā Ļ░äņŻ╝ĒĢĀ ņłś ņ׳ņ£╝ļ®░[17], ņØ┤ļĀćĻ▓ī ļČäļźśĒĢĀ Ļ▓ĮņÜ░ņŚÉļŖö AC-1ņŚÉņä£ļÅä ņŚ¼ņĀäĒ׳ ĒśĖĒØĪĻĖ░Ļ│ä Ļ░ÉņŚ╝ņØ┤ Ļ░Ćņן ļ¦ÄņØĆ ņł½ņ×Éļź╝ ņ░©ņ¦ĆĒĢ£ļŗż. ĒĢśņ¦Ćļ¦ī COVID-19Ļ░Ć ņĢłņĀĢĻĖ░ņŚÉ ņĀæņ¢┤ļōĀ AC-2ņŚÉņä£ļŖö ņåīĒÖöĻĖ░Ļ│ä Ļ░ÉņŚ╝ņŚÉ ņØśĒĢ£ ĒÖśņ×ÉĻ░Ć ĒśĖĒØĪĻĖ░Ļ│äņÖĆ ļ╣äļć©ĻĖ░Ļ│ä Ļ░ÉņŚ╝ņØä ĒĢ®ņ╣£ Ļ▓āļ│┤ļŗż ņł½ņ×ÉĻ░Ć ļ¦ÄņĢäņ¦äļŗż. ņØ┤ļ¤¼ĒĢ£ ņČöņäĖļŖö COVID-19ļĪ£ ņØĖĒĢ£ Ēī©ļ¤¼ļŗżņ×äņØś ņĀäĒÖśņØ┤ļØ╝Ļ│Ā ļ│╝ ņłś ņ׳ļŗż. ņ”ē, COVID-19ņŚÉ ļīĆĒĢ£ ļ░▒ņŗĀņØ┤ ĒÜ©Ļ│╝ņĀüņØ┤ļØ╝ ĒĢśņŚ¼ļÅä COVID-19ņØś ļ░£ņāØņØ┤ ņÖäņĀäĒ׳ ņŚåņ¢┤ņ¦Ćņ¦Ć ņĢŖļŖöļŗżļ®┤, ņŚ¼ņĀäĒ׳ ņĀüņØĆ ņłśņØś COVID-19 ĒÖśņ×ÉĻ░Ć ļ░£ņāØĒĢĀ Ļ▓āņØ┤ļ®░ ņØ╝ļ░śņĀüņØĖ ņé¼ļ×īļōżņØś ņāØĒÖ£ Ēī©Ēä┤ņØ┤ļéś ĒÖśņ×ÉņØś ļ░£ņāØņØĆ AC-2ņÖĆ ļ╣äņŖĘĒĢ£ ņ¢æņāüņØ╝ Ļ▓āņØ┤ļŗż[16]. COVID-19 ņØ┤ĒøäņØś ņŗ£ļīĆņŚÉņä£ ņØæĻĖēņŗżņØä ļ░®ļ¼ĖĒĢśļŖö ļ░£ņŚ┤ņØś ņøÉņØĖņŚÉņä£ ņ¦łĒÖśļōżņØś ļ╣äņ£©ņØ┤ ļ│ĆĒÖöĒĢ£ Ļ▓āņØĆ COVID-19ņŚÉ ļīĆĒĢśņŚ¼ ļ¦łņŖżĒü¼ ņ░®ņÜ®Ļ│╝ ņåÉņö╗ĻĖ░ ļō▒ņØś ļ░®ņŚŁ ĒÖ£ļÅÖņŚÉ ņØśĒĢ£ Ļ▓░Ļ│╝ļØ╝Ļ│Ā ņé¼ļŻīļÉ£ļŗż. ļ│Ė ņŚ░ĻĄ¼ņØś Ļ▓░Ļ│╝ņŚÉ ļö░ļź┤ļ®┤, ņØ┤ņĀ£ļŖö ņØæĻĖēņŗżņŚÉņä£ ļ░£ņŚ┤ ĒÖśņ×ÉņŚÉ ļīĆĒĢ£ ņĀæĻĘ╝ņŚÉņä£ ņåīĒÖöĻĖ░Ļ│ä Ļ░ÉņŚ╝ņŚÉ ļīĆĒĢ┤ ņóĆ ļŹö ņŻ╝ļ¬®ĒĢĀ ĒĢäņÜöĻ░Ć ņ׳Ļ▓Āļŗż. ĒĢśņ¦Ćļ¦ī ņØ┤Ļ▓āņØ┤ ĒśĖĒØĪĻĖ░Ļ│ä Ļ░ÉņŚ╝ņØ┤ ļ¼┤ņŗ£ĒĢĀ ņłś ņ׳ļŖö ņłśņżĆņØ┤ļØ╝ļŖö Ļ▓āņØĆ ņĢäļŗłļŗż. ĒśĖĒØĪĻĖ░Ļ│äļŖö BCņÖĆ AC-1ņŚÉņä£ Ļ░Ćņן ļ¦ÄņØĆ ļ░£ņŚ┤ņØś ņøÉņØĖņØ┤ņŚłņ£╝ļ®░, COVID-19ņØś ļåÆņØĆ Ļ░ÉņŚ╝ļĀźņØä Ļ░ÉņĢłĒĢśļ®┤ ņĢ×ņ£╝ļĪ£ļÅä ņŚ¼ņĀäĒ׳ ņżæņÜöĒĢ£ ļ░£ņŚ┤ņØś ņøÉņØĖņØ┤ļØ╝Ļ│Ā ĒĢĀ ņłś ņ׳ļŗż.
ļ░£ņŚ┤ņØś ņøÉņØĖņŚÉ ļīĆĒĢ£ ļČäņäØņØĆ ļ¦żņÜ░ ņ¢┤ļĀĄļŗż. ļ░£ņŚ┤ņØś ņøÉņØĖņØ┤ ļ¦żņÜ░ ļŗżņ¢æĒĢśĻ│Ā, ļæÉ Ļ░£ ņØ┤ņāüņØś ņøÉņØĖņØ┤ Ēś╝ņ×¼ĒĢĀ ņłś ņ׳ņ£╝ļ®░, ĒÖśņ×ÉņØś ņāüĒā£ņŚÉ ļö░ļØ╝ņä£ ļ░£ņŚ┤ņØś ņøÉņØĖņØ┤ ļ░öļĆö ņłśļÅä ņ׳ĻĖ░ ļĢīļ¼ĖņØ┤ļŗż. ņ▓£ņØś ņ¢╝ĻĄ┤ņØä Ļ░Ćņ¦ä ļ░£ņŚ┤Ļ│╝ ņŚ░Ļ┤ĆĒĢśņŚ¼, ņśżņ¦ä ļśÉļŖö ņśżņØĖĻ│╝ ĻĘĖļĪ£ ņØĖĒĢ£ ņ¦äļŗ©ņØ┤ ļŖ”ņ¢┤ņ¦ĆļŖö ņāüĒÖ®ņØ┤ ļō£ļ¼╝ņ¦Ć ņĢŖļŗż[18-20]. ļ│Ė ņŚ░ĻĄ¼ņŚÉņä£ļŖö ļ░£ņŚ┤ņØś ņøÉņØĖņØä ļČäļźśĒĢśĻ│Ā ĒŖ╣ņĀĢĒĢśļŖö Ļ│╝ņĀĢņŚÉņä£ ņØæĻĖēņØśĒĢÖĻ│╝, ļé┤Ļ│╝, ņÖĖĻ│╝, ņŗĀĻ▓ĮĻ│╝ ņĀäļ¼ĖņØśļĪ£ ĻĄ¼ņä▒ļÉ£ ĒśæņØśņ▓┤ļź╝ ĻĄ¼ņä▒ĒĢśņŚ¼ ņČ®ļČäĒĢ£ ĒåĀļĪĀņØä ĒåĄĒĢśņŚ¼ ļ░£ņŚ┤ņØś ņøÉņØĖņØä Ļ▓░ņĀĢĒĢśņśĆņ£╝ļ®░, Ļ▓░ņĀĢļÉ£ ļ░£ņŚ┤ņØś ņøÉņØĖņØä ļČäļźśĒĢśļŖö ļ░®ļ▓ĢĻ│╝ ņ▓┤Ļ│äņŚÉņä£ļÅä Ļ╣ŖņØĆ Ļ│Āļ»╝ņØ┤ ņ׳ņŚłļŗż. ĻĘĖļ¤╝ņŚÉļÅä ļČłĻĄ¼ĒĢśĻ│Ā ņĀäņ▓┤ ļČäņäØ ĻĖ░Ļ░äņŚÉņä£ ņøÉņØĖļČłļ¬ģņØś ļ░£ņŚ┤ņØĆ ĻŠĖņżĆĒ׳ ļŖśņ¢┤ļéśļŖö ņČöņäĖļź╝ ļ│┤ņŚ¼ņä£ AC-2ņŚÉņä£ļŖö 37% ņØ┤ņāüņØä ņ░©ņ¦ĆĒĢ£ ņĀÉņØĆ ņŗ£ņé¼ĒĢśļŖö ļ░öĻ░Ć Ēü¼ļ®░, ļśÉĒĢ£ ļ│Ė ņŚ░ĻĄ¼ņØś ņĀ£ĒĢ£ņĀÉņØ┤ĻĖ░ļÅä ĒĢśļŗż. ĒĢśņ¦Ćļ¦ī ļ│Ė ņŚ░ĻĄ¼ņŚÉņä£ļŖö ņØæĻĖēņŗżņŚÉņä£ ņŗ£Ē¢ēĒĢ£ ņ¦äļŻī ĻĖ░ļĪØļ¦īņ£╝ļĪ£ ļ░£ņŚ┤ņØś ņøÉņØĖņØä Ļ▓░ņĀĢĒĢśņśĆĻĖ░ ļĢīļ¼ĖņŚÉ, ņ×ģņøÉ ĒøäņŚÉ ņČöĻ░ĆņĀüņØĖ Ļ▓Ćņé¼ļź╝ ņŗ£Ē¢ēĒĢ£ ļé┤ņÜ®ņŚÉ ļīĆĒĢ┤ņä£ļŖö Ļ│ĀļĀżĒĢśņ¦Ć ņĢŖņĢśļŗż. ņ”ē, ņØæĻĖēņŗżņŚÉņä£ļŖö ņøÉņØĖļČłļ¬ģņ£╝ļĪ£ ļČäļźśļÉ£ ĒÖśņ×ÉļØ╝ ĒĢśļŹöļØ╝ļÅä ņ×ģņøÉ ĒøäņŚÉ ļ░£ņŚ┤ņØś ņøÉņØĖņØä ĒŖ╣ņĀĢĒĢśĻ│Ā ņ╣śļŻīĒĢ£ Ļ▓ĮņÜ░ļŖö ņøÉņØĖļČłļ¬ģņ£╝ļĪ£ ļČäļźśļÉ£ Ļ▓āņØ┤ļŗż. ļö░ļØ╝ņä£ ļ¬©ļōĀ ĻĖ░Ļ░äņŚÉņä£ ņĢĮ 30% ļé┤ņÖĖņØś ļ░£ņŚ┤ ĒÖśņ×ÉĻ░Ć ņøÉņØĖļČłļ¬ģņ£╝ļĪ£ ļČäļźśļÉ£ ņĀÉņØĆ ļ░£ņŚ┤ ĒÖśņ×ÉņØś ņ¦äļŻīņŚÉņä£ ņØæĻĖēņŗżņŚÉņä£ ņŗ£Ē¢ē Ļ░ĆļŖźĒĢ£ 1-2ņØ╝ņØś Ļ▓Ćņé¼Ļ░Ć ļČłņČ®ļČäĒĢśļŗżļŖö ņé¼ņŗżņØä ņŗ£ņé¼ĒĢśļ®░, ļ░£ņŚ┤ ĒÖśņ×ÉņØś ņāüļŗ╣ņłśņŚÉņä£ļŖö ņ×ģņøÉņØä ĒżĒĢ©ĒĢ£ ņĀüĻĘ╣ņĀüņØĖ Ļ▓Ćņé¼ņÖĆ ņ¦äļŻīĻ░Ć ĒĢäņÜöĒĢ©ņØä ļ£╗ĒĢ£ļŗż.
ļ│Ė ņŚ░ĻĄ¼ļŖö ĒÖśņ×ÉĻ░Ć ļ│æņøÉņ£╝ļĪ£ ņ£Āņ×ģļÉśļŖö Ļ░Ćņן Ēü░ Ļ┤Ćļ¼ĖņØ┤ļØ╝ ĒĢĀ ņłś ņ׳ļŖö ņØæĻĖēņŗżņŚÉņä£ ļ░£ņŚ┤ ĒÖśņ×ÉņØś ņČöņØ┤ļź╝ ļČäņäØĒĢ£ Ļ▓āņ£╝ļĪ£ņä£ ļüØļéśņ¦Ć ņĢŖņØĆ COVID-19ņØś ņ£äĒśæņŚÉņä£ ņØæĻĖēņŗżņØś ņÜ┤ņśü ļ░®ņŗØ ņäżņĀĢĻ│╝ ļ░£ņŚ┤ ĒÖśņ×ÉņŚÉņØś ļīĆņØæņŚÉ ļÅäņøĆņØ┤ ļÉĀ Ļ▓āņØ┤ļØ╝ ĻĖ░ļīĆĒĢ£ļŗż.
Fig.┬Ā1.
The etiologies of the fever in emergency department.
* Respiratory infection is the most common etiology of fever in emergency department in BC, ** gastrointestinal & intra-abdominal infection became the most common etiology of fever in emergency department in AC-1 and AC-2. BC, before coronavirus disease-19; AC, after coronavirus disease-19. BC, from 01-Aug-2019 to 17-Feb-2020; AC-1, from 18-Feb-2020 to 30-Apr-2020; AC-2, from 01-May-2020 to 31-Jul-2020.
Table┬Ā1.
Demographic data of the patients with fever in emergency department
Table┬Ā2.
The etiologies of the fever in emergency department
Table┬Ā3.
The destinations of the patients with fever in emergency department
References
1. Brekke JJ, Puntervoll LH, Pedersen PB, Kellett J, Brabrand M. The value of vital sign trends in predicting and monitoring clinical deterioration: a systematic review. PLoS One. 2019;14:14.DOI: 10.1371/journal.pone.0210875.

2. Mularski RA, White-Chu F, Overbay D, Miller L, Asch SM, Ganzini L. Measuring pain as the 5th vital sign does not improve quality of pain management. J Gen Intern Med. 2006;21:607ŌĆō12.



3. Mower WR, Myers G, Nicklin EL, Kearin KT, Baraff LJ, Sachs C. Pulse oximetry as a fifth vital sign in emergency geriatric assessment. Acad Emerg Med. 1998;5:858ŌĆō65.


4. Kellett J, Sebat F. Make vital signs great again - a call for action. Eur J Intern Med. 2017;45:13ŌĆō9.


5. Mackowiak PA, Wasserman SS, Levine MM. A critical appraisal of 98.6 degrees F, the upper limit of the normal body temperature, and other legacies of Carl Reinhold August Wunderlich. JAMA. 1992;268:1578ŌĆō80.


6. Crump JA, Kirk MD. Estimating the burden of febrile illnesses. PLoS Negl Trop Dis. 2015;9:DOI: 10.1371/journal.pntd.0004040.

8. WHO. Weekly epidemiological update - 29 December 2020. [cited 2021 Jan 15]. Available from: https://www.who.int/publications/m/item/weekly-epidemiological-update---29-december-2020.
9. Huber C, Finelli L, Stevens W. The economic and social burden of the 2014 ebola outbreak in West Africa. J Infect Dis. 2018;218:S698ŌĆō704.


10. van Asseldonk MA, Prins J, Bergevoet RH. Economic assessment of Q fever in the Netherlands. Prev Vet Med. 2013;112:27ŌĆō34.


11. Lai YJ, Lai HH, Chen YY, Ko MC, Chen CC, Chuang PH, et al. Low socio-economic status associated with increased risk of dengue haemorrhagic fever in Taiwanese patients with dengue fever: a population-based cohort study. Trans R Soc Trop Med Hyg. 2020;114:115ŌĆō20.


12. Were V, Buff AM, Desai M, Kariuki S, Samuels AM, Phillips-Howard P, et al. Trends in malaria prevalence and health related socioeconomic inequality in rural western Kenya: results from repeated household malaria cross-sectional surveys from 2006 to 2013. BMJ Open. 2019;9:DOI: 10.1136/bmjopen-2019-033883.

13. DeWitt S, Chavez SA, Perkins J, Long B, Koyfman A. Evaluation of fever in the emergency department. Am J Emerg Med. 2017;35:1755ŌĆō8.


14. Dorsett M, Liang SY. Diagnosis and treatment of central nervous system infections in the emergency department. Emerg Med Clin North Am. 2016;34:917ŌĆō42.



15. Calvello EJ, Theodosis C. Dangerous fever in the emergency department. Emerg Med Clin North Am. 2013;31:xvŌĆōxvi.

16. Coloma E, Nicol├Īs D. Hospital at home units in the post-COVID 19 era. Eur J Clin Invest. 2020;50:DOI: 10.1111/eci.13390.

17. Wiersinga WJ, Rhodes A, Cheng AC, Peacock SJ, Prescott HC. Pathophysiology, transmission, diagnosis, and treatment of coronavirus disease 2019 (COVID-19): a review. JAMA. 2020;324:782ŌĆō93.


18. Tudela P, Modol JM, Rego MJ, Bonet M, Vilaseca B, Tor J. Diagnosis mistake in the emergency room: relation to main symptom at admission, reasons and clinical implications. Med Clin (Barc). 2005;125:366ŌĆō70.








